Análisis de elementos finitos, biomecánica y ventajas clínicas de la placa de bloqueo percutánea reforzada con tornillos de columna medial en el tratamiento de fracturas complejas de fémur distal.
Bone & Joint Research
Finite element analysis, biomechanics, and clinical advantages of percutaneous medial column screw reinforced locking plate in the treatment of complex distal femoral fractures | Bone & Joint
@BoneJointRes
La placa de compresión de bloqueo combinada con tornillos percutáneos de columna medial ofrece mayor estabilidad biomecánica, menos complicaciones y ventajas mínimamente invasivas, lo que la convierte en una estrategia prometedora para las fracturas de fémur distal.
#Biomecánica #BJR #Biomechanics
Introducción:
Las fracturas distales del fémur,
especialmente las AO/OTA 33A y 33C con compromiso del pilar medial,
presentan altas tasas de fallo mecánico, retraso en la consolidación y
complicaciones cuando se tratan únicamente con placa lateral bloqueada
(LCP). La incapacidad de este constructo para contrarrestar el colapso
en varo ha motivado el desarrollo de estrategias de refuerzo medial.
Entre ellas, la adición de tornillos percutáneos del pilar medial (PMCS)
surge como una alternativa menos invasiva frente a la doble placa
medial, con el potencial de preservar la biología ósea y optimizar la
estabilidad biomecánica.
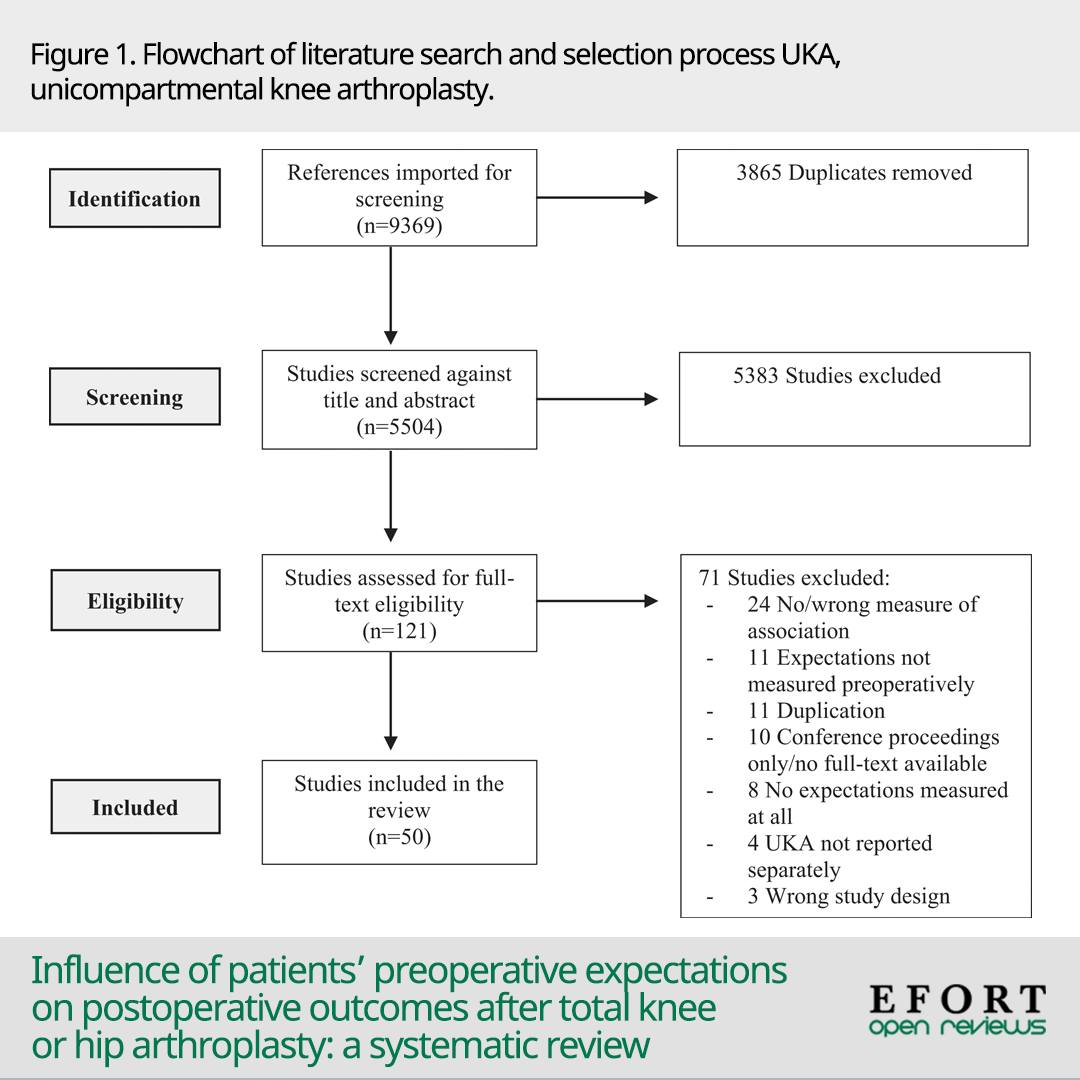
Métodos:
Se realizó un estudio retrospectivo de
120 pacientes con fracturas distales femorales AO/OTA 33A/33C tratados
entre 2014 y 2023, comparando tres técnicas: LCP sola, LCP + placa
medial accesoria (ALP) y LCP + PMCS. Los desenlaces clínicos incluyeron
tiempo de consolidación, rango de movilidad de rodilla y complicaciones.
Paralelamente, se desarrolló un modelo de elemento finito de fractura
A3 con defecto medial para evaluar tensiones y desplazamientos bajo
cargas axiales, torsionales y de flexión. Finalmente, se realizaron
ensayos biomecánicos experimentales en huesos osteoporóticos simulados
para medir rigidez, carga de fluencia y capacidad portante de cada
constructo .
Resultados:
El grupo LCP + PMCS mostró tiempos de
consolidación significativamente menores, mayor rango de movilidad de
rodilla y menor incidencia de fallos del implante en comparación con LCP
sola y resultados al menos equivalentes o superiores a LCP + ALP. El
análisis por elementos finitos demostró menores tensiones máximas y
desplazamientos en el constructo LCP + PMCS, indicando una distribución
de cargas más favorable. Los ensayos biomecánicos confirmaron mayor
rigidez axial y mejor resistencia global frente a cargas fisiológicas,
superando claramente a la placa lateral aislada.
Discusión:
La integración de PMCS transforma la
placa lateral de un sistema predominantemente en voladizo a uno de
reparto de cargas, reforzando indirectamente el pilar medial y
reduciendo el riesgo de colapso en varo. A diferencia de la doble placa
medial, esta técnica ofrece ventajas mínimamente invasivas, menor
agresión a partes blandas y un perfil de rigidez más cercano al óptimo
para favorecer la consolidación. Aunque requiere precisión técnica y una
curva de aprendizaje, el balance biomecánico–clínico y el potencial
beneficio costo-efectivo posicionan al LCP + PMCS como una estrategia
especialmente atractiva en pacientes ancianos u osteoporóticos.
Palabras clave
Fractura distal de fémur; placa bloqueada lateral; tornillos percutáneos del pilar medial; análisis de elemento finito; biomecánica; estabilidad en varo; osteoporosis.
Frase clave
La adición de tornillos percutáneos del pilar medial a la placa lateral mejora la estabilidad biomecánica, reduce fallos y acelera la consolidación en fracturas distales femorales complejas .
Finite
element analysis, biomechanics, and clinical advantages of percutaneous
medial column screw reinforced locking plate in the treatment of
complex distal femoral fractures – PubMed
Finite
element analysis, biomechanics, and clinical advantages of percutaneous
medial column screw reinforced locking plate in the treatment of
complex distal femoral fractures – PMC
Finite
element analysis, biomechanics, and clinical advantages of percutaneous
medial column screw reinforced locking plate in the treatment of
complex distal femoral fractures | Bone & Joint
Chen J, Chen
J, Lu R, Liu Y, Huang J, Zhang C. Finite element analysis, biomechanics,
and clinical advantages of percutaneous medial column screw reinforced
locking plate in the treatment of complex distal femoral fractures. Bone
Joint Res. 2026 Jan 22;15(1):73-87. doi:
10.1302/2046-3758.151.BJR-2025-0128.R2. PMID: 41564905; PMCID:
PMC12823196.
This is an open-access article distributed under the terms of the Creative Commons Attribution Non-Commercial No Derivatives (CC BY-NC-ND 4.0) licence, which permits the copying and redistribution of the work only, and provided the original author and source are credited. See https://creativecommons.org/licenses/by-nc-nd/4.0/