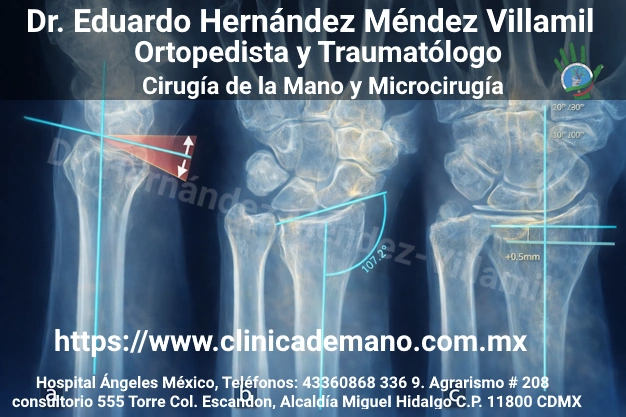
¿Pueden los cirujanos estimar con precisión la pérdida de alineación umbral (inestabilidad) en fracturas del radio distal?
Bone & Joint Open
Can surgeons accurately estimate loss of threshold alignment (instability) of distal radius fractures? | Bone & Joint
@BoneJointOpen
La inestabilidad de las fracturas del radio distal no puede evaluarse de forma fiable mediante imágenes 2D, como radiografías o tomografías computarizadas, únicamente.
#BJO #Cirujanos #OrthoTwitter #MedTwitter #Fractura
Resumen ultracorto
Estimación de inestabilidad en fracturas de radio distal es imprecisa con RX ± CT; exactitud pobre-moderada (54–70%), sin mejora significativa con CT. Edad y sexo influyen en juicio clínico.
Resumen
Antecedentes:
Hasta 50% de las fracturas de radio
distal (FRD) pierden alineación tras reducción; la decisión terapéutica
depende de predecir esta inestabilidad.
Objetivo:
Evaluar la precisión diagnóstica de
cirujanos para estimar pérdida de alineación (inestabilidad) usando
radiografías ± tomografía.
Métodos:
Estudio experimental aleatorizado tipo encuesta (Science of Variation Group).
- Parte I: RX pre/post vs solo post
- Parte II: RX ± CT
Outcome: exactitud, sensibilidad, especificidad frente a evolución real.
Resultados:
- RX: exactitud 54–55% (pobre)
- RX + CT: 70% vs 64% (no significativo)
- Especificidad baja global
- Factores asociados: mayor edad y sexo femenino
Conclusión:
La capacidad de los cirujanos para
predecir inestabilidad es limitada incluso con CT; la toma de decisiones
basada en estimación subjetiva es poco confiable. Se requieren
herramientas predictivas (posiblemente IA).
Relevancia clínica:
Recomienda vigilancia estrecha tras reducción y cautela en decisiones quirúrgicas basadas en predicción individual.
🔑 Keywords
Fractura de radio distal; inestabilidad; pérdida de alineación; reducción cerrada; radiografía; tomografía computarizada; precisión diagnóstica; redisplazamiento; predicción clínica; toma de decisiones
🧠 Frase clave
La predicción clínica de inestabilidad en fracturas de radio distal es limitada incluso con CT, lo que obliga a vigilancia estrecha y al desarrollo de modelos objetivos que mejoren la toma de decisiones terapéuticas.
Can
surgeons accurately estimate loss of threshold alignment (instability)
of distal radius fractures? : the influence of imaging diagnostic
accuracy of radiographs compared with CT – PubMed
Can
surgeons accurately estimate loss of threshold alignment (instability)
of distal radius fractures? the influence of imaging diagnostic accuracy
of radiographs compared with CT – PMC
Can surgeons accurately estimate loss of threshold alignment (instability) of distal radius fractures? | Bone & Joint
Dankelman
LHM, Oude Nijhuis KD, Broekman MM, IJpma FFA, Barvelink B, Jaarsma RL,
Colaris JW, Verhofstad MHJ, Doornberg JN, Ring D, Wijffels M; Science of
Variation Group and the Machine Learning Consortium. Can surgeons
accurately estimate loss of threshold alignment (instability) of distal
radius fractures? : the influence of imaging diagnostic accuracy of
radiographs compared with CT. Bone Jt Open. 2026 Mar 14;7(3):373-380.
doi: 10.1302/2633-1462.73.BJO-2025-0330.R1. PMID: 41825484; PMCID:
PMC12987694.
This is an open-access article distributed under the terms of the Creative Commons Attribution Non-Commercial No Derivatives (CC BY-NC-ND 4.0) licence, which permits the copying and redistribution of the work only, and provided the original author and source are credited. See https://creativecommons.org/licenses/by-nc-nd/4.0/