, , , ,
Identification
Copyright
User license
Creative Commons Attribution – NonCommercial – NoDerivs (CC BY-NC-ND 4.0)
Los desgarros de menisco en asa de cubo son un tipo común y desafiante de desgarro de menisco. A menudo se asocian con altas tasas de falla después de la reparación. El artículo describe una técnica combinada all-inside, inside-out y outside-in para reparar desgarros de menisco medial en asa de balde sin una incisión de seguridad. La técnica está diseñada para proporcionar una reparación fuerte y duradera mientras se minimiza el riesgo de complicaciones.
Describimos una técnica combinada de all-inside, inside-out y outside-in para la reparación de desgarros meniscales mediales inestables en asa de cubo. En particular, se ha asociado una mayor incidencia de complicaciones neurovasculares con las técnicas de reparación de meniscos que emplean una incisión cutánea accesoria, especialmente cuando el daño involucra el cuerpo del menisco medial. Sin embargo, con la rodilla operada en extensión relativa, pasar las agujas de adentro hacia afuera anteromedial al cuerno posterior y posterior al tendón semitendinoso y al nervio safeno permite que las agujas salgan de la rodilla posteromedial a través de una “zona segura”. Por lo tanto, reducimos el daño iatrogénico al evitar la necesidad de una gran incisión de seguridad mientras mantenemos la versatilidad de colocación de suturas y la estabilización de los fragmentos meniscales. Por lo tanto, el objetivo de esta nota técnica es describir una técnica eficaz para el tratamiento de los desgarros meniscales mediales en asa de cubo que produce una reparación resistente y duradera al tiempo que evita dañar las estructuras neurovasculares adyacentes y elimina la necesidad de una incisión posteromedial de seguridad.
, , , ,
Creative Commons Attribution – NonCommercial – NoDerivs (CC BY-NC-ND 4.0)

Este estudio evaluó los resultados a medio plazo de la osteotomía de transposición acetabular (TOA) con injerto óseo estructural para el tratamiento de la displasia de cadera severa.
Los resultados del estudio mostraron que la TOA con injerto óseo estructural es una opción quirúrgica viable para corregir la displasia acetabular severa en adolescentes y adultos jóvenes sin artrosis avanzada. Los resultados a medio plazo fueron favorables, con una mejora significativa en la puntuación de Harris Hip y los parámetros radiológicos.
La TOA con injerto óseo estructural mejoró
significativamente la puntuación de Harris Hip y los parámetros
radiológicos en pacientes con displasia de cadera severa.
La tasa de supervivencia de la TOA a 10 años fue del 95% y a 15 años del 80%.
El factor de riesgo independiente más importante para el fracaso de la TOA fue el grado 2 de Tönnis preoperatorio.
Conclusiones:
Los hallazgos de este estudio sugieren que la TOA con injerto óseo estructural es una opción quirúrgica viable para corregir la displasia acetabular severa en adolescentes y adultos jóvenes sin artrosis avanzada.
Fujii M, Kawano S, Ueno M, Sonohata M, Kitajima M, Tanaka S, Mawatari D, Mawatari M. Clinical results of periacetabular osteotomy with structural bone allograft for the treatment of severe hip dysplasia. Bone Joint J. 2023 Jul 1;105-B(7):743-750. doi: 10.1302/0301-620X.105B7.BJJ-2023-0056.R1. PMID: 37399069.
¿Es la artroplastia de resección artroscópica de fosa semilunar una opción viable para pacientes seleccionados con enfermedad de Kienböck?
Arthroscopic lunate fossa resection arthroplasty for Kienböck’s disease – Reza Shahryar Kamrani, Ehsan Najafi, Hamideh Azizi, Masoumeh Banihashemian, Hossein Saremi, Amir Reza Farhoud, 2023 (sagepub.com)
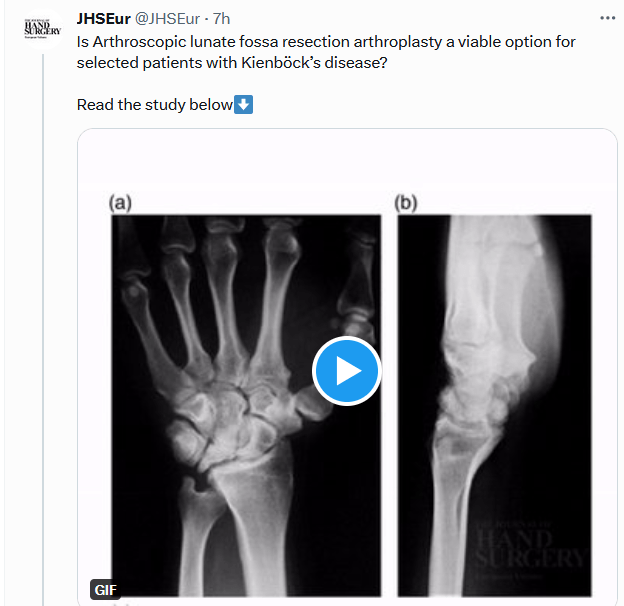
El objetivo de este estudio fue evaluar el resultado de la artroplastia de resección artroscópica de la fosa semilunar en pacientes con enfermedad de Kienböck, previamente tratados sin operación, y una fosa semilunar no funcional. Para los pacientes adultos con recaída o exacerbación del dolor por la enfermedad de Kienböck 2 años después del inicio de los síntomas, se realizó la extracción artroscópica del cartílago de la fosa semilunar para llegar al hueso sangrante, si el cartílago de la fosa semilunar no funcionaba y la fosa del escafoides estaba intacta. . Se incluyeron dieciséis pacientes (edad media 35 años; rango 27-56). En un seguimiento medio de 39 meses (rango 24-64), la escala análoga visual de dolor preoperatoria y la puntuación QuickDASH disminuyeron de 7 (DE 2,2) y 50 (DE 16) a 1,4 (DE 1,6) y 13 (DE 9,6). ), respectivamente. Se produjo un deterioro menor en el ángulo radioescafoideo medio y la relación de la altura del carpo. La artroplastia de resección artroscópica de fosa semilunar es una opción viable para pacientes seleccionados con enfermedad de Kienböck.
Arthroscopic lunate fossa resection arthroplasty for Kienböck’s disease – PubMed (nih.gov)
Kamrani RS, Najafi E, Azizi H, Banihashemian M, Saremi H, Farhoud AR. Arthroscopic lunate fossa resection arthroplasty for Kienböck’s disease. J Hand Surg Eur Vol. 2023 Jul;48(7):613-618. doi: 10.1177/17531934221148335. Epub 2023 Feb 2. PMID: 36727429.
Copyright © 2023, © SAGE Publications
https://www.complicaciones-ortopedicas.mx/academia/terminologia-de-la-infeccion-osea-y-articular/
«El requisito previo básico para el inicio de un diagnóstico correcto… es la terminología correcta de las infecciones de huesos y articulaciones individuales… [pero] existe una variedad de términos para describir las infecciones de huesos y articulaciones».
Terminology of bone and joint infection | Bone & Joint
Las infecciones musculoesqueléticas son comunes y, a menudo, difíciles de tratar.1,2 Su diagnóstico y tratamiento son parte integral de la rutina clínica diaria de todo cirujano ortopédico y traumatólogo. Los enfoques de diagnóstico y primer tratamiento a menudo se inician antes de la derivación a un centro especializado. Los algoritmos de tratamiento en el campo de las infecciones musculoesqueléticas, basados en el empirismo clínico y experimental, prometen cursos de tratamiento exitosos en muchos casos,3-5 aunque una proporción considerable de infecciones óseas y articulares se caracterizan por el fracaso del tratamiento, por una variedad de razones.6
El prerrequisito básico para el inicio de un diagnóstico correcto y, por lo tanto, la mejor terapia posible consecutiva, es la terminología correcta de las infecciones óseas y articulares individuales. Existe una variedad de términos para describir las infecciones de huesos y articulaciones. La osteomielitis, la infección asociada a implantes, la infección relacionada con fracturas (FRI) y la seudoartrosis infectada denotan infecciones óseas. Las infecciones articulares se describen como infección articular periprotésica (IPA) y artritis séptica, con sus sinónimos de artritis de soporte e infecciosa. En la columna se puede distinguir entre osteomielitis vertebral asociada a implantes y espondilodiscitis hematógena según la etiología. Incluso entre expertos en el campo, los términos se intercambian y se usan como sinónimos. A menudo parece ser difícil llegar a definiciones exactas, lo que naturalmente limita la comprensión del tratamiento óptimo. Para FRI y PJI se han desarrollado criterios diagnósticos, y en el caso de PJI estos criterios se han mejorado continuamente y aún son objeto de discusión científica.7-9
Para sentar las bases de una terapia óptima utilizando la terminología correcta de la afección subyacente, esta infografía presenta las características de las infecciones óseas y articulares y los criterios de diagnóstico.
Terminology of bone and joint infection – PubMed (nih.gov)
Terminology of bone and joint infection – PMC (nih.gov)
Terminology of bone and joint infection | Bone & Joint
Rupp M, Walter N, Baertl S, Lang S, Lowenberg DW, Alt V. Terminology of bone and joint infection. Bone Joint Res. 2021 Nov;10(11):742-743. doi: 10.1302/2046-3758.1011.BJR-2021-0371. PMID: 34786949; PMCID: PMC8636293.
#high tibial opening wedge osteotomy #anterior tibial slope #valgus malalignment
Single-Stage Correction of Genu Valgum Recurvatum by Distal… : JBJS Case Connector (lww.com)
#anterior knee pain #surgical correction #patient outcome
#high tibial opening wedge osteotomy #anterior tibial slope #valgus malalignment
#anterior knee pain #surgical correction #patient outcome
#osteotomía en cuña de apertura tibial alta #pendiente tibial anterior #desalineación en valgo #dolor anterior de rodilla #corrección quirúrgica #resultado del paciente
Una mujer de 32 años con genu valgum recurvatum
se presentó en la clínica quejándose de dolor anterior de rodilla de
larga evolución. Las radiografías demostraron una pendiente tibial
anterior de 13° y una desalineación en valgo de 15°. Se sometió a una
osteotomía de 2 niveles en una sola etapa en el fémur distal y la tibia
proximal para corregir simultáneamente el genu valgum y el recurvatum.
Este procedimiento logró una corrección precisa en ambos planos. Al año,
el paciente estaba libre de dolor y deambulaba sin restricciones.
Este
procedimiento debe ser considerado dentro de las opciones quirúrgicas
disponibles en el tratamiento del genu valgum recurvatum porque produjo
excelentes resultados para el paciente estudiado.
Single-Stage Correction of Genu Valgum Recurvatum by Distal… : JBJS Case Connector (lww.com)
Setliff JC, Engler ID, Zsidai B, Cong GT, Musahl V. Single-Stage Correction of Genu Valgum Recurvatum by Distal Femoral and High Tibial Opening Wedge Osteotomies: A Case Report. JBJS Case Connect. 2023 Jun 23;13(2). doi: 10.2106/JBJS.CC.22.00607. PMID: 37352377.
La apófisis coracoides remanente es una opción a considerar en el tratamiento de la pérdida ósea glenoidea después del procedimiento fallido de Latarjet con pérdida ósea glenoidea persistente.
Arthroscopic Remnant Coracoid Autograft for Revision of the Failed Latarjet Procedure With Persistent Glenoid Bone Loss – Arthroscopy Techniques
En este artículo, los autores describen una técnica artroscópica para el tratamiento de la falla de la cirugía de Latarjet con pérdida ósea glenoidea persistente, utilizando el remanente del proceso coracoideo como injerto autólogo. La técnica consiste en los siguientes pasos: (1) identificación y liberación del remanente coracoideo, (2) preparación de la superficie glenoidea y fijación provisional del injerto, (3) fijación definitiva del injerto con tornillos, (4) reparación de la cápsula y el subescapular, y (5) evaluación de la estabilidad y movilidad articular. Los autores presentan los resultados de 10 casos con un seguimiento medio de 24 meses, mostrando una mejoría significativa en el rango de movimiento, el índice de Constant y el índice de Walch-Duplay. No se reportaron complicaciones intraoperatorias ni postoperatorias. Los autores concluyen que esta técnica es una opción viable y segura para el manejo de la falla de la cirugía de Latarjet con pérdida ósea glenoidea persistente, evitando la necesidad de injertos óseos alogénicos o sintéticos.
La recurrencia de la inestabilidad anterior después de un procedimiento de Latarjet con pérdida persistente de hueso glenoideo puede estar relacionada con la reabsorción, migración o mala posición del bloque óseo coracoides. Hay múltiples opciones disponibles para abordar la pérdida ósea de la cavidad glenoidea anterior, incluidas las transferencias de hueso con autoinjerto (como el injerto de cresta ilíaca, el autoinjerto de clavícula distal) o los aloinjertos (aloinjerto de tibia distal). Aquí presentamos el uso de la apófisis coracoides remanente como una opción a considerar en el tratamiento de la pérdida ósea glenoidea después del procedimiento fallido de Latarjet con pérdida ósea glenoidea persistente. El autoinjerto coracoides remanente se extrae y se transfiere dentro de la articulación glenohumeral, a través del intervalo rotador, y se fija mediante botones corticales. Este procedimiento artroscópico incluye el uso de 1) guías de perforación glenoidea y coracoides para optimizar el posicionamiento del injerto y hacer que el procedimiento sea más reproducible y seguro y 2) un dispositivo tensor de sutura para proporcionar compresión intraoperatoria del injerto y garantizar la cicatrización del injerto óseo.
Boileau P, Jettoo P, Lacouture JD. Arthroscopic Remnant Coracoid Autograft for Revision of the Failed Latarjet Procedure With Persistent Glenoid Bone Loss. Arthrosc Tech. 2023 May 15;12(6):e923-e930. doi: 10.1016/j.eats.2023.02.028. PMID: 37424657; PMCID: PMC10323830.
Consulte este artículo sobre la artroplastia de disco cervical.
Cervical disc arthroplasty with the Baguera C prosthesis: clinical and radiological results of a 10-year follow-up study | SpringerLink
Evaluamos la seguridad a largo plazo, la
movilidad y las complicaciones de la artroplastia total de disco
cervical con la prótesis Baguera®C durante 10 años.
Después de 10
años, la artroplastia cervical con prótesis Baguera®C presenta
excelentes resultados funcionales y de seguridad y pocas complicaciones.
El movimiento se conservó en un 86,6%, con un ROM de 7,4°. Aunque
común, HO no obstaculizó el movimiento. La preservación de la altura del
disco adyacente confirma cierta protección contra la degeneración del
nivel adyacente.
La artroplastia cervical es una técnica quirúrgica que consiste en reemplazar un disco intervertebral dañado por una prótesis que permite conservar la movilidad y la estabilidad de la columna cervical. En este estudio, se evaluaron los resultados clínicos y radiológicos a largo plazo (10 años) de la artroplastia cervical con la prótesis Baguera C, una prótesis semi-restringida que se compone de dos placas y un núcleo móvil.
Se incluyeron 91 pacientes tratados con artroplastia cervical por enfermedad degenerativa del disco. Se implantaron un total de 113 prótesis (50 de un nivel, 44 de dos niveles y 19 de construcciones híbridas). Se evaluaron las complicaciones, el estado clínico, el índice de discapacidad del cuello (NDI) y el cuestionario de salud SF-12, así como el rango de movimiento (ROM), la osteofitosis (HO), la altura del disco y la degeneración del nivel adyacente por radiólogos independientes.
Los resultados mostraron que no se observaron migraciones espontáneas, pérdidas de fijación, hundimientos, complicaciones vasculares o luxaciones. La tasa de reoperación fue del 1%. El 82,7% de los pacientes estaban libres de dolor y el 9,9% tomaban analgésicos ocasionales de grado I. La motricidad y la sensibilidad se preservaron en el 98,8% y el 96,3%, respectivamente. El NDI mostró una discapacidad funcional media del 17,58%, un 26% menor que antes de la operación. Los puntajes del SF-12 se acercaron a los de una salud normal. El ROM medio en el nivel tratado fue de 7,4°. El movimiento se conservó en el 86,6%. La falta de movimiento se observó en el 13,4%. Los grados II y III de HO estuvieron presentes en el 53,7% y el 31,7%, respectivamente, y el grado IV en el 13,4%. El movimiento se conservó en el 100% de los grados 0-III. La altura del disco del nivel adyacente preoperatorio de 4,3 mm se mantuvo estable durante todos los seguimientos en 4,4 mm y 4,2 mm, respectivamente, a los 5 y 10 años.
Se concluye que después de 10 años, la artroplastia cervical con la prótesis Baguera C presenta excelentes resultados de seguridad y funcionales y pocas complicaciones. El movimiento se preservó en el 86,6%, con un ROM de 7,4°. Aunque común, la HO no obstaculizó el movimiento. La preservación de la altura del disco adyacente confirma cierta protección contra la degeneración del nivel adyacente.
Fransen P, Noriega D, Chatzisotiriou A, Pointillart V. Cervical disc arthroplasty with the Baguera C prosthesis: clinical and radiological results of a 10-year follow-up study. Eur Spine J. 2023 Jul 9. doi: 10.1007/s00586-023-07833-y. Epub ahead of print. PMID: 37422768.
Open Access This article is licensed under a Creative Commons Attribution 4.0 International License, which permits use, sharing, adaptation, distribution and reproduction in any medium or format, as long as you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons licence, and indicate if changes were made. The images or other third party material in this article are included in the article’s Creative Commons licence, unless indicated otherwise in a credit line to the material. If material is not included in the article’s Creative Commons licence and your intended use is not permitted by statutory regulation or exceeds the permitted use, you will need to obtain permission directly from the copyright holder. To view a copy of this licence, visit http://creativecommons.org/licenses/by/4.0/.
¿Un collar aumenta la estabilidad del implante femoral en ATC? Este estudio biomecánico utilizó modelos de elementos finitos para observar la estabilidad de los vástagos con y sin collar no cementados en condiciones de carga diferencial.
Primary Stability of Collared and Collarless Cementless Femoral Stems – A Finite Element Analysis Study – Arthroplasty Today
El objetivo de este estudio fue comparar la estabilidad de los vástagos femorales cementados con y sin collar en dos condiciones de carga: caminar en plano y subir escaleras. Se construyeron tres modelos de elementos finitos con diferentes diseños de vástagos: con contacto entre el collar y el cuello femoral, con un espacio de 1 mm entre el collar y el cuello femoral, y sin collar. Se midió la micromovilidad en la interfaz vástago/hueso en tres zonas proximales del fémur (zonas de Gruen 1-7). Los resultados mostraron que los vástagos con collar eran más estables cuando había contacto entre el collar y el cuello femoral que cuando había un espacio. El contacto del collar fue especialmente efectivo para suprimir la micromovilidad en la zona superior del fémur. En comparación con el vástago sin collar, el vástago con collar tenía una estabilidad similar cuando había un espacio en la interfaz del collar y el cuello femoral y una mayor estabilidad cuando había contacto.
La estabilidad primaria del vástago femoral es importante para los
resultados a largo plazo de la artroplastia total de cadera no
cementada. Se sabe que los tallos con collar no cementados tienen mayor
estabilidad que los tallos sin collar cuando hay un contacto entre el
collar y el calcar. El propósito de este estudio fue comparar las
estabilidades del vástago con collar y el vástago sin collar en 2
condiciones de carga: 1) caminar en plano y 2) subir escaleras.
En
comparación con el vástago sin collar, el vástago con collar tenía una
estabilidad comparable cuando había un espacio en la interfaz del collar
y el calcar y mayor estabilidad cuando había contacto entre el collar y
el calcar.
Watanabe R, Mishima H, Totsuka S, Nishino T, Yamazaki M. Primary Stability of Collared and Collarless Cementless Femoral Stems – A Finite Element Analysis Study. Arthroplast Today. 2023 Apr 21;21:101140. doi: 10.1016/j.artd.2023.101140. PMID: 37151402; PMCID: PMC10160691.

Una técnica de túnel único para el paso de los injertos BTB ACL e ITBT que permite una fijación única para ambos.
Single Femoral Tunnel for Anterior Cruciate Ligament Reconstruction With Bone-Patellar Tendon-Bone Graft and Lemaire’s Extra-Articular Tenodesis as a Good Alternative for Combined Anterior Cruciate Ligament and Anterolateral Ligament Revision Surgeries – Arthroscopy Techniques
La literatura ha demostrado una disminución significativa en las tasas de fracaso cuando la reconstrucción del ligamento cruzado anterior (LCA) se asoció con una técnica de refuerzo extraarticular como el ligamento anterolateral (LLA) o la tenodesis de la banda iliotibial (ITBT) utilizando la técnica de Lemaire modificada. Por mucho que haya una disminución progresiva en las tasas de fracaso de las reconstrucciones de LCA cuando se asocia la técnica de reconstrucción de LLA, todavía hay y habrá casos que resultarán en la ruptura del injerto. Estos casos requerirán más alternativas de revisión, que siempre son un reto para el cirujano, donde los abordajes laterales representan factores de complicación, especialmente por la distorsión de la anatomía lateral (por el abordaje previo para la reconstrucción de la LLA), los túneles de reconstrucción previos y la presencia de materiales de fijación. Presentamos aquí una técnica segura que ofrece una gran estabilidad a la fijación del injerto y es fácil de realizar, utilizando un único túnel para el paso de los injertos LCA e ITBT, permitiendo una única fijación para ambos. De esta manera realizamos una cirugía de menor costo, con menor riesgo de fractura del cóndilo lateral y confluencia del túnel. Esta técnica está indicada para ser utilizada en casos de revisión tras fracaso de reconstrucción de LCA combinada con LLA.
Goes RA, Pereira R, Oliveira FL, Castelhanito P, Serra Cruz R, Rocha de Faria JL. Single Femoral Tunnel for Anterior Cruciate Ligament Reconstruction With Bone-Patellar Tendon-Bone Graft and Lemaire’s Extra-Articular Tenodesis as a Good Alternative for Combined Anterior Cruciate Ligament and Anterolateral Ligament Revision Surgeries. Arthrosc Tech. 2023 May 15;12(6):e903-e914. doi: 10.1016/j.eats.2023.02.026. PMID: 37424656; PMCID: PMC10323833.
La cirugía de corrección de deformidades y alargamiento de extremidades es un procedimiento complejo y desafiante que se ha utilizado para tratar una variedad de afecciones, incluidas las discrepancias en la longitud de las piernas, las deformidades de las extremidades y los defectos óseos. En los últimos años, ha habido una serie de avances en el campo del alargamiento de extremidades, incluido el desarrollo de nuevas técnicas, implantes e instrumentación. Estos avances han hecho que el procedimiento sea más seguro y eficaz, y han ampliado la gama de afecciones que se pueden tratar.
What’s New in Limb Lengthening and Deformity Correction : JBJS (lww.com)
Este artículo revisa los últimos avances en cirugía de corrección de deformidades y alargamiento de extremidades. Los temas cubiertos incluyen nuevas técnicas para el alargamiento óseo, el uso de fijadores externos y dispositivos intramedulares, y el manejo de complicaciones. El artículo también analiza el papel del alargamiento de las extremidades en el tratamiento de afecciones específicas, como la discrepancia en la longitud de las piernas, las deformidades de las extremidades y los defectos óseos.
Este artículo revisa los avances más recientes en el campo de la alargamiento y corrección de deformidades de las extremidades, basados en los estudios publicados en el año 2023. Los temas principales son: las técnicas quirúrgicas, los dispositivos de fijación externa e interna, las complicaciones y los resultados funcionales.
Las técnicas quirúrgicas incluyen el uso de osteotomías percutáneas, corticotomías segmentarias, osteogénesis distraccional, osteotomías de cierre y apertura, y transferencias óseas. Estas técnicas permiten corregir deformidades angulares, rotacionales, longitudinales y combinadas, así como tratar defectos óseos y pseudoartrosis. Algunos estudios comparan la eficacia y seguridad de diferentes técnicas, como la osteotomía percutánea versus la osteotomía abierta, o la corticotomía segmentaria versus la corticotomía única.
Los dispositivos de fijación externa e interna son los medios para lograr el alargamiento y la corrección de las deformidades. Los dispositivos externos pueden ser circulares, monolaterales o híbridos, y se pueden combinar con implantes intramedulares o placas. Los dispositivos internos incluyen clavos intramedulares bloqueados o no bloqueados, clavos magnéticos controlados por control remoto, y placas anguladas o dinámicas. Algunos estudios evalúan las ventajas y desventajas de cada tipo de dispositivo, como la tasa de consolidación, la tasa de infección, el tiempo de tratamiento, el dolor, la calidad de vida y la satisfacción del paciente.
Las complicaciones son eventos adversos que pueden ocurrir durante o después del tratamiento. Las complicaciones más frecuentes son las infecciones, las fracturas, las no uniones, las malas uniones, las contracturas articulares, los problemas neurológicos y los problemas vasculares. Algunos estudios analizan los factores de riesgo, la prevención y el manejo de estas complicaciones, así como su impacto en los resultados funcionales.
Los resultados funcionales son la medida del éxito del tratamiento desde el punto de vista del paciente. Los resultados funcionales se pueden evaluar mediante escalas clínicas, radiológicas y biomecánicas, así como mediante cuestionarios de calidad de vida y satisfacción. Algunos estudios comparan los resultados funcionales entre diferentes grupos de pacientes, como los que reciben alargamiento versus los que reciben corrección de deformidades, o los que reciben fijación externa versus los que reciben fijación interna.
El artículo concluye que el alargamiento y la corrección de deformidades de las extremidades es un campo en constante evolución, que ofrece soluciones efectivas para mejorar la función y la estética de los pacientes con diversas patologías óseas y articulares. Sin embargo, también reconoce que existen limitaciones y desafíos en este campo, como la falta de evidencia de alta calidad, la variabilidad en las técnicas y los dispositivos utilizados, y la necesidad de mejorar el manejo de las complicaciones y optimizar los resultados funcionales.
What’s New in Limb Lengthening and Deformity Correction – PubMed (nih.gov)
What’s New in Limb Lengthening and Deformity Correction : JBJS (lww.com)
Bafor A, Iobst CA. What’s New in Limb Lengthening and Deformity Correction. J Bone Joint Surg Am. 2023 Jun 23. doi: 10.2106/JBJS.23.00310. Epub ahead of print. PMID: 37352371.