Altas tasas de curación del sitio donante utilizando el tendón del cuádriceps para la reconstrucción del ligamento cruzado anterior: una serie de casos
Objetivo
Investigar
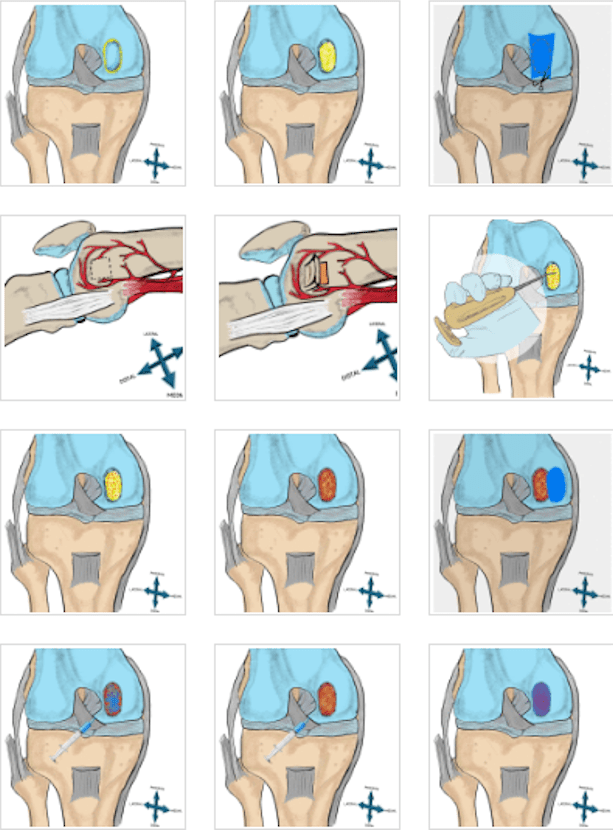
la curación del sitio donante del tendón del cuádriceps después de la
recolección de injerto de espesor parcial mediante imágenes de
ultrasonido en un seguimiento a corto plazo de 6 meses después de la
reconstrucción del ligamento cruzado anterior (LCA) e investigar los
resultados clínicos.
JEO – Journal of Experimental Orthopaedics
High rates of donor site healing using quadriceps tendon for anterior cruciate ligament reconstruction: A case series – Cognault – 2024 – Journal of Experimental Orthopaedics – Wiley Online Library
JEO – Revista de ortopedia experimental
@JEO_journal
¿Cómo se cura el tendón del cuádriceps después de la reconstrucción del ligamento cruzado anterior?
Este estudio evalúa la curación utilizando mediciones de ultrasonido.
Conclusión
A los 6 meses
de seguimiento, el tamaño del defecto del sitio donante del QT se había
curado en un 93 ± 9 %, dejando un volumen medio del defecto de 323,3
mm3 según las mediciones de ultrasonido. Esto sugiere que el QT tiene
una alta capacidad de curación después de la recolección del injerto,
con 10 pacientes que alcanzaron el cierre completo del defecto 6 meses
después de la cirugía. La relevancia clínica de estos hallazgos es que
el sitio donante del tendón del cuádriceps tiene altas tasas de
curación, pero los cirujanos deben ser conscientes de las tasas de
curación más bajas en pacientes mayores.
INTRODUCCIÓN
Las
técnicas quirúrgicas para la reconstrucción del ligamento cruzado
anterior (LCA) se han desarrollado a lo largo de los años, lo que dio
como resultado una variedad de técnicas quirúrgicas y la elección de
autoinjertos para la LCA, de los cuales el tendón rotuliano (PT) y el
tendón de los isquiotibiales (HT) son los más utilizados [5, 7, 18, 23,
25]. Un tipo alternativo de autoinjerto que utiliza el tendón del
cuádriceps (QT) no se utilizó comúnmente durante la LCA primaria debido a
la gran incisión que generalmente se requiere para la recolección del
injerto [2, 19]. Sin embargo, la literatura reciente ha demostrado un
creciente interés por el uso del QT en la LCA, ya que se puede
recolectar utilizando técnicas mínimamente invasivas [4], lo que reduce
significativamente el tamaño de la cicatriz. Además, algunos estudios
han descubierto que el QT puede ofrecer mayores propiedades
biomecánicas, menor hipoestesia, dolor e irritación en comparación con
los autoinjertos de PT y HT [1, 4, 11, 17, 18]. Además, el uso de QT dio
como resultado mejores resultados clínicos y funcionales en términos de
arrodillarse y ponerse en cuclillas [1, 6, 11, 19, 21]. Numerosos
estudios han evaluado la curación del injerto y el volumen del defecto
del PT y HT en el sitio de recolección [13, 14, 15, 24], pero hasta
donde el autor sabe, ningún estudio ha investigado la curación del sitio
donante de QT utilizando imágenes de ultrasonido.
Por lo tanto, el propósito de este estudio fue investigar la curación del sitio donante de QT después de la recolección de injerto de espesor parcial a través de imágenes de ultrasonido en un seguimiento a corto plazo de 6 meses después de la cirugía. Obtener mediciones del defecto después de la cirugía podría proporcionar información sobre el proceso de curación. El objetivo secundario es investigar los resultados clínicos después de la reconstrucción del ligamento cruzado anterior (RCLA) con autoinjerto QT y los factores asociados.
Cognault J, Chaillot PF, Norgate J, Murgier J; International QT Interest Group; ReSurg; Ponsot A. High rates of donor site healing using quadriceps tendon for anterior cruciate ligament reconstruction: A case series. J Exp Orthop. 2024 Jun 17;11(3):e12033. doi: 10.1002/jeo2.12033. PMID: 38887660; PMCID: PMC11180971.
Copyright © 2024 The Author(s). Journal of Experimental Orthopaedics published by John Wiley & Sons Ltd on behalf of European Society of Sports Traumatology, Knee Surgery and Arthroscopy.
This is an open access article under the terms of the http://creativecommons.org/licenses/by/4.0/ License, which permits use, distribution and reproduction in any medium, provided the original work is properly cited.