La porción larga del bíceps en el hombro: una revisión exploratoria
La porción larga del bíceps en el hombro: una revisión exploratoria
🔎 Introducción
La porción larga del bíceps (LHB) ha sido históricamente una
estructura “enigmática”. Su función biomecánica en el hombro, su
contribución a la estabilidad glenohumeral, su rol en la compensación
ante fallas del manguito rotador y su abordaje diagnóstico siguen siendo
áreas de incertidumbre.
Las revisiones previas adolecen de sesgos metodológicos o ausencia de protocolos PRISMA. Por ello, los autores realizaron un scoping review para mapear sistemáticamente el conocimiento disponible y detectar brechas clínicas y científicas sobre el LHB.
📚 Métodos
Se siguió el marco metodológico PRISMA-ScR con protocolo preregistrado (OSF).
Se efectuó una búsqueda sistemática en PubMed, Embase, Cinahl, SportDiscus, CENTRAL y Web of Science, desde su inicio hasta el 31 de diciembre de 2021.
Criterios:
- Estudios en humanos (≥18 años).
- Idioma inglés.
- Reporte de anatomía, función, patología, diagnóstico o tratamiento del LHB.
Tras depuración, se incluyeron 214 estudios, agrupados en seis temas emergentes: anatomía, función, patología, valoración, manejo no quirúrgico y manejo quirúrgico.
🦴 Resultados
1) Anatomía
- Se encontró una alta variabilidad anatómica: orígenes aberrantes, cabezas accesorias (tercera o cuarta) y ausencia congénita del tendón.
- Estas variaciones no son benignas: se asociaron a dolor e inestabilidad.
- El ligamento transverso no aparece consistentemente como estructura anatómica aislada; la polea bicipital parece ser el principal estabilizador.
2) Función
Hallazgos clave:
En hombros sanos
- El LHB tiene un rol mínimo en:
- Elevación del brazo
- Estabilidad glenohumeral
- La EMG muestra actividad baja e inconsistente.
En patología del manguito rotador
- El LHB adquiere un rol compensatorio:
- Depresor de la cabeza humeral
- Aumento de actividad e hiperactivación en EMG
- Reducción de migración superior cuando está intacto
- Su ausencia o tenotomía puede aumentar la migración humeral.
Propriocepción
- No hay evidencia directa sobre su rol proprioceptivo.
3) Patología
La LHB se relaciona estrechamente con:
- Tendinopatía
- Inestabilidad y luxación en el surco
- Lesiones del complejo de la polea
- SLAP
- Desgarros del subescapular (mecanismo de “incarceración” bicipital)
Clave: la coexistencia de patología del manguito y del LHB es extremadamente frecuente.
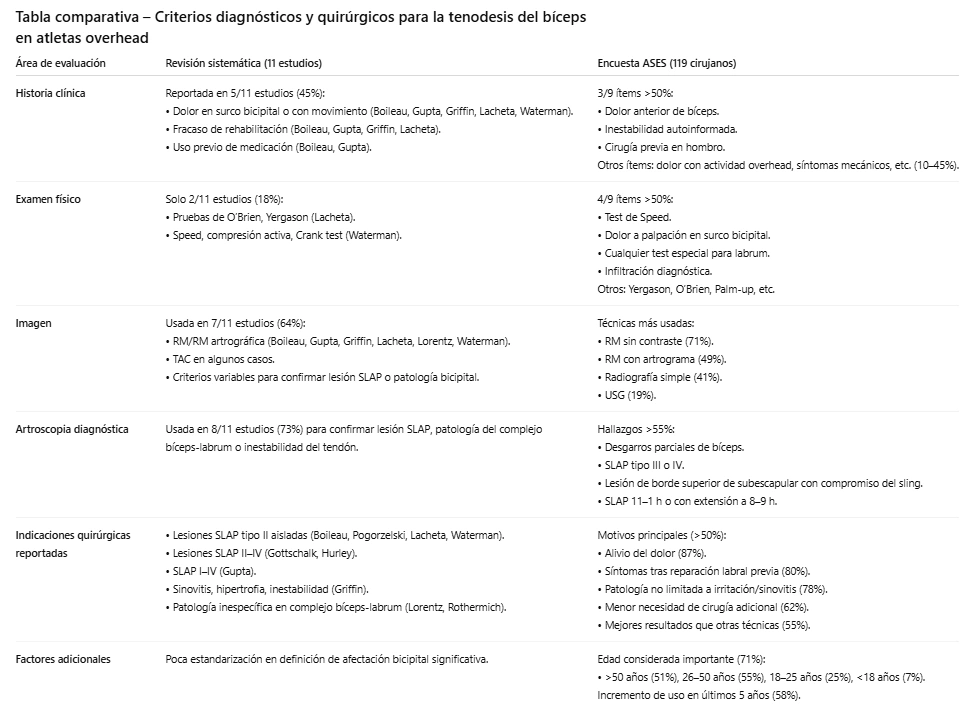
4) Evaluación diagnóstica
Examen físico
- Las pruebas ortopédicas (Speed, Yergason, Uppercut, palpación) tienen baja sensibilidad y especificidad individualmente.
- Los clusters mejoran la precisión, pero siguen siendo limitados.
Imagen
- MRA es superior a MRI, pero ambas:
- Detectan bien desgarros completos
- Fallan en parciales y en inestabilidad leve
- Ultrasonido:
- Excelente para luxación/dislocación
- Bueno para rupturas completas
- Limitado para desgarros parciales y tendinopatía
- Limitación mayor: incluso la artroscopía no visualiza el segmento proximal intraarticular completo, subestimando lesiones extraarticulares ocultas (bicipital tunnel).
5) Manejo No Quirúrgico
Muy poca evidencia:
- Ejercicios específicos del LHB casi no estudiados.
- Las infiltraciones de la vaina son más precisas bajo ultrasonido, pero el fármaco puede pasar a la articulación (92% de especímenes).
- Tensiones sobre tejidos articulares por corticoides y anestésicos son una preocupación.
6) Manejo Quirúrgico
Tenodesis vs Tenotomía
Hallazgos consistentes:
- Resultados funcionales y analgésicos equivalentes.
- Tenodesis:
- Menor incidencia de “Popeye”
- Menor dolor de calambres
- Mayor costo y tiempo quirúrgico
- Tenotomía:
- Recuperación más rápida
- Mayor riesgo de deformidad cosmética
- Más preferida en pacientes mayores y de baja demanda
Durante reparación del manguito rotador
- Si el LHB está sano, agregar tenodesis/tenotomía NO mejora resultados.
- Si hay patología demostrada, la cirugía del LHB sí aporta beneficio.
🧩 Discusión
El LHB:
- No es un mero vestigio anatómico; su ausencia o variación puede producir síntomas.
- Contribuye poco a la estabilidad en hombros sanos, pero mucho en hombros patológicos.
- Su hiperactividad en la falla del manguito puede representar un mecanismo compensatorio.
- El diagnóstico clínico es difícil y la artroscopía puede pasar por alto lesiones proximales reales.
- La evidencia conservadora es débil; la quirúrgica es abundante pero con resultados similares entre técnicas.
- El impacto a largo plazo de extirpar el LHB en hombros jóvenes y con manguitos reparados sigue sin conocerse.
🏁 Conclusiones
- El LHB tiene variabilidad anatómica amplia y a menudo sintomática.
- Su rol en hombros sanos es limitado; en patología del manguito, compensa activamente.
- Diagnóstico clínico e imagen son imperfectos, especialmente para lesiones parciales.
- La rehabilitación específica del LHB es un área prácticamente no estudiada.
- Tenodesis y tenotomía ofrecen resultados similares; tenodesis evita deformidad y calambres, pero es más costosa y lenta.
- El papel de retirar el LHB de forma rutinaria durante reparaciones del manguito aún no está justificado.
🔑 Keywords
- Porción larga del bíceps
- Anatomía del bíceps
- Estabilidad glenohumeral
- Manguito rotador
- Tendinopatía del bíceps
- Inestabilidad bicipital
- Tenodesis
- Tenotomía
- Diagnóstico de hombro
- Rehabilitación del bíceps
📝 Frase clave
La revisión muestra que el LHB tiene escasa función en hombros sanos pero actúa como compensador en fallas del manguito, con diagnóstico complejo y resultados quirúrgicos similares entre tenodesis y tenotomía.
The long head of biceps at the shoulder: a scoping review – PubMed
The long head of biceps at the shoulder: a scoping review – PMC
Diplock B, Hing W, Marks D. The long head of biceps at the shoulder: a scoping review. BMC Musculoskelet Disord. 2023 Mar 28;24(1):232. doi: 10.1186/s12891-023-06346-5. PMID: 36978047; PMCID: PMC10044783.
Open AccessThis article is licensed under a Creative Commons Attribution 4.0 International License, which permits use, sharing, adaptation, distribution and reproduction in any medium or format, as long as you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons licence, and indicate if changes were made. The images or other third party material in this article are included in the article’s Creative Commons licence, unless indicated otherwise in a credit line to the material. If material is not included in the article’s Creative Commons licence and your intended use is not permitted by statutory regulation or exceeds the permitted use, you will need to obtain permission directly from the copyright holder. To view a copy of this licence, visit http://creativecommons.org/licenses/by/4.0/. The Creative Commons Public Domain Dedication waiver (http://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated in a credit line to the data.